ഉള്ളടക്കം
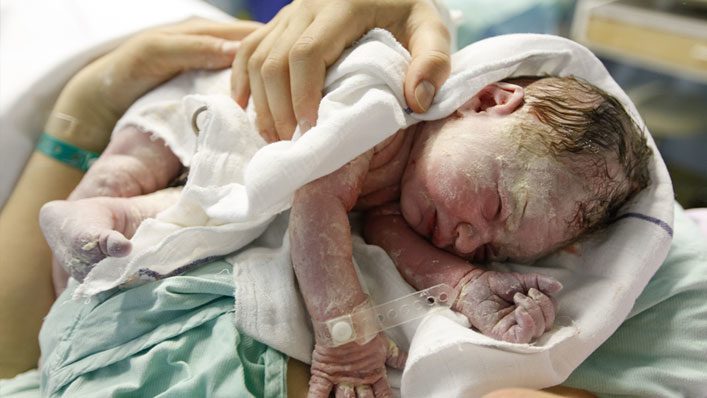
അപ്പോഴും ജനിച്ച കുട്ടി
നിര്വചനം
ലോകാരോഗ്യ സംഘടനയുടെ നിർവചനം അനുസരിച്ച്, ഗർഭത്തിൻറെ ദൈർഘ്യം കണക്കിലെടുക്കാതെ, അമ്മയുടെ ശരീരം പുറന്തള്ളുന്നതിനോ പൂർണ്ണമായി വേർതിരിച്ചെടുക്കുന്നതിനോ മുമ്പ് ഈ മരണം സംഭവിക്കുമ്പോൾ ഗർഭധാരണത്തിന്റെ ഒരു മരണമാണ്. മരണം സൂചിപ്പിച്ചിരിക്കുന്നു ?? ഈ വേർപിരിയലിനു ശേഷം, ഗര്ഭപിണ്ഡം ശ്വസിക്കുകയോ ഹൃദയമിടിപ്പ്, പൊക്കിൾകൊടി സ്പന്ദനം അല്ലെങ്കിൽ ഇച്ഛാശക്തിയുടെ പ്രവർത്തനത്തിന് വിധേയമായ പേശിയുടെ ഫലപ്രദമായ സങ്കോചം തുടങ്ങിയ ജീവിതത്തിന്റെ മറ്റ് അടയാളങ്ങൾ പ്രകടിപ്പിക്കുകയോ ചെയ്യുന്നില്ല. ലോകാരോഗ്യ സംഘടന പ്രായോഗികതയുടെ പരിധിയും നിർവചിച്ചിട്ടുണ്ട്: 22 ആഴ്ച അമെനോറിയ (ഡബ്ല്യുഎ) പൂർത്തിയാക്കി അല്ലെങ്കിൽ 500 ഗ്രാം ഭാരം. മരണം നിരീക്ഷിക്കുമ്പോൾ ഗർഭപാത്രത്തിലെ (MFIU) ഗര്ഭപിണ്ഡത്തിന്റെ മരണത്തെക്കുറിച്ച് നമ്മൾ സംസാരിക്കുന്നുÌ ?? പ്രസവം ആരംഭിക്കുന്നതിന് മുമ്പ്, പ്രസവസമയത്തെ മരണത്തിന് വിപരീതമായി, പ്രസവസമയത്ത് മരണത്തിന്റെ ഫലമായി സംഭവിക്കുന്നു.
പ്രസവം: സ്ഥിതിവിവരക്കണക്കുകൾ
9,2 ജനനങ്ങളിൽ 1000 ജീവനില്ലാത്ത കുട്ടികൾ ജനിക്കുമ്പോൾ, യൂറോപ്പിലെ ഏറ്റവും ഉയർന്ന മരണനിരക്ക് ഫ്രാൻസിനാണ്, 2013-ലെ പെരിനാറ്റൽ ഹെൽത്ത് യൂറോ-പെരിസ്റ്റാറ്റിനെക്കുറിച്ചുള്ള യൂറോപ്യൻ റിപ്പോർട്ട് സൂചിപ്പിക്കുന്നു (1). ഈ ഫലങ്ങളുമായി ബന്ധപ്പെട്ട ഒരു പത്രക്കുറിപ്പിൽ (2), ഇൻസെർം വ്യക്തമാക്കുന്നു, എന്നിരുന്നാലും, ഫ്രാൻസിലെ 40 മുതൽ 50% വരെ പ്രസവങ്ങൾ ഗർഭകാലത്തെ മെഡിക്കൽ ടെർമിനേഷനുകൾക്ക് (ഐഎംജി) കാരണമാകുന്നതിനാൽ ഈ ഉയർന്ന കണക്ക് വിശദീകരിക്കാനാകുമെന്ന് വ്യക്തമാക്കുന്നു. "അപായ വൈകല്യങ്ങൾ പരിശോധിക്കുന്നതിനുള്ള വളരെ സജീവമായ നയവും IMG- യുടെ താരതമ്യേന വൈകിയ പരിശീലനവും". 22 ആഴ്ച മുതൽ, ഭ്രൂണഹത്യ ഒഴിവാക്കാൻ ഐഎംജിക്ക് മുമ്പ് ഒരു ഭ്രൂണഹത്യ നടത്തപ്പെടുന്നു. അതിനാൽ IMG യഥാർത്ഥത്തിൽ ഒരു "ജനിച്ച" കുട്ടിയുടെ ജനനത്തിലേക്ക് നയിക്കുന്നു.
RHEOP (രജിസ്റ്റർ ഓഫ് ചൈൽഡ് ഡിസെബിലിറ്റീസ് ആൻഡ് പെരിനാറ്റൽ ഒബ്സർവേറ്ററി) (3), ഐസേർ, സാവോയ്, ഹൗട്ട്-സാവോയി എന്നിവിടങ്ങളിൽ 2011-ൽ 7,3, 3,4 still ഉൾപ്പെടെ 3,9 still ഉൾപ്പെടെയുള്ള ജനന നിരക്ക് റിപ്പോർട്ട് ചെയ്യുന്നു. സ്വയമേവയുള്ള പ്രസവത്തിനും (MFIU) XUXX indu ഇൻഡ്യൂസ്ഡ് സ്റ്റിൽബേർത്തിനും (IMG).
മരണത്തിന്റെ സാധ്യമായ കാരണങ്ങൾ
ഗര്ഭപാത്രത്തിലെ ഗര്ഭപിണ്ഡത്തിന്റെ മരണത്തിന്റെ കാരണം നിർണ്ണയിക്കാൻ ശ്രമിക്കുന്നതിന്, ഒരു വിലയിരുത്തൽ വ്യവസ്ഥാപിതമായി നടത്തപ്പെടുന്നു. ഇതിൽ കുറഞ്ഞത് (4) ഉൾപ്പെടുന്നു:
- മറുപിള്ളയുടെ ഹിസ്റ്റോളജിക്കൽ പരിശോധന;
- ഗര്ഭപിണ്ഡത്തിന്റെ ഒരു പോസ്റ്റ്മോർട്ടം (രോഗിയുടെ സമ്മതത്തിന് ശേഷം);
- ഒരു ക്ലീഹൗവർ ടെസ്റ്റ് (അമ്മയുടെ ചുവന്ന രക്താണുക്കളുടെ ഇടയിൽ ഗർഭസ്ഥ ശിശുവിൻറെ ചുവന്ന രക്താണുക്കളുടെ അളവ് അളക്കുന്നതിനുള്ള രക്ത പരിശോധന);
- ക്രമരഹിതമായ അഗ്ഗ്ലൂറ്റിനിനുകൾക്കായുള്ള തിരയൽ;
- മാതൃ സെറോളജികൾ (പാർവോവൈറസ് ബി 19, ടോക്സോപ്ലാസ്മോസിസ്);
- ഗർഭാശയ-യോനി, പ്ലാസന്റൽ പകർച്ചവ്യാധികൾ;
- ആന്റിഫോസ്ഫോളിപിഡ് ആന്റിബോഡി സിൻഡ്രോം, സിസ്റ്റമിക് ലൂപ്പസ്, ടൈപ്പ് 1 അല്ലെങ്കിൽ 2 പ്രമേഹം, ഡിസ്റ്റൈറോയിഡിസം എന്നിവയ്ക്കായി തിരയുന്നു.
MFIU- യുടെ ഏറ്റവും സാധാരണമായ കാരണങ്ങൾ ഇവയാണ്:
- ഒരു വാസ്കുലോ-പ്ലാസന്റൽ അപാകത: റെട്രോ-പ്ലാസന്റൽ ഹെമറ്റോമ, ടോക്സീമിയ, പ്രീ-എക്ലാമ്പ്സിയ, എക്ലാമ്പ്സിയ, ഹെൽപ് സിൻഡ്രോം, ഫോട്ടോ-മാതൃ രക്തസ്രാവം, പ്ലാസന്റ പ്രിവിയ, പ്ലാസന്റൽ ഉൾപ്പെടുത്തലിന്റെ മറ്റ് അപാകതകൾ;
- അനുബന്ധങ്ങളുടെ ഒരു പാത്തോളജി: ചരട് (ചരട് പ്രോക്സിഡൻസ്, കഴുത്തിന് ചുറ്റുമുള്ള ചരട്, കെട്ട്, വെലമെൻറസ് ഉൾപ്പെടുത്തൽ, അതായത്, ചരടിൽ ചേർത്ത ഒരു ചരട്, മറുപിള്ളയല്ല), അമ്നിയോട്ടിക് ദ്രാവകം (ഒളിഗോമ്നിയോസ്, ഹൈഡ്രാംനിയോസ്, സ്തരങ്ങളുടെ വിള്ളൽ);
- ഭരണഘടനാപരമായ ഗര്ഭപിണ്ഡത്തിന്റെ അപാകത: അപായ വൈകല്യം, സ്വയം രോഗപ്രതിരോധ ഹൈഡ്രോപ്സ് എഡെമ (സാമാന്യവൽക്കരിച്ച എഡെമ), ട്രാൻസ്ഫ്യൂഷൻ-ട്രാൻസ്ഫ്യൂസ്ഡ് സിൻഡ്രോം, കാലഹരണപ്പെട്ടു;
- ഗർഭാശയ വളർച്ചാ മാന്ദ്യം;
- ഒരു പകർച്ചവ്യാധി കാരണം: കോറിയോഅമ്നിയോട്ടിക്, സൈറ്റോമെഗലോവൈറസ്, ടോക്സോപ്ലാസ്മോസിസ്;
- മാതൃ പാത്തോളജി: മുൻകൂട്ടി നിലനിൽക്കുന്ന സ്ഥിരതയില്ലാത്ത പ്രമേഹം, തൈറോയ്ഡ് പാത്തോളജി, അവശ്യ ധമനികളിലെ രക്താതിമർദ്ദം, ല്യൂപ്പസ്, ഗർഭാവസ്ഥയുടെ കോളസ്റ്റാസിസ്, മയക്കുമരുന്ന് ഉപയോഗം, ഗർഭാശയ പാത്തോളജി (ഗർഭാശയ വിള്ളലിന്റെ ചരിത്രം, വൈകല്യങ്ങൾ, ഗർഭാശയ സെപ്തം), ആന്റിഫോസ്ഫോളിപിഡ് സിൻഡ്രോം;
- ഗർഭകാലത്ത് ബാഹ്യ ട്രോമ;
- പ്രസവസമയത്ത് ശ്വാസംമുട്ടൽ അല്ലെങ്കിൽ ആഘാതം.
46% കേസുകളിൽ, ഗര്ഭപിണ്ഡത്തിന്റെ മരണം വിശദീകരിക്കപ്പെടാതെ തുടരുന്നു, എന്നിരുന്നാലും, RHEOP (5) വ്യക്തമാക്കുന്നു.
ചുമതല ഏറ്റെടുക്കുന്നു
ഗര്ഭപാത്രത്തിലെ ഗര്ഭപിണ്ഡത്തിന്റെ മരണം കണ്ടെത്തിയ ശേഷം, പ്രസവത്തെ പ്രേരിപ്പിക്കുന്നതിനായി അമ്മയാകാൻ മരുന്ന് ചികിത്സ നടത്തുന്നു. കുഞ്ഞിനെ യോനിയിലൂടെ പുറന്തള്ളുന്നത് എപ്പോഴും സിസേറിയൻ വിഭാഗത്തെയാണ് ഇഷ്ടപ്പെടുന്നത്.
പെരിനാറ്റൽ വിയോഗത്തിന്റെ ആഘാതത്തിൽ നിന്ന് രക്ഷപ്പെടാൻ ദമ്പതികളെ സഹായിക്കുന്നതിന് മാനസിക പിന്തുണയും ഉണ്ട്. വാക്കുകളുടെ തിരഞ്ഞെടുപ്പ് ഉൾപ്പെടെ കുഞ്ഞിന്റെ മരണം പ്രഖ്യാപിച്ചയുടനെ ഈ പിന്തുണ ആരംഭിക്കുന്നു. മാതാപിതാക്കൾക്ക് പെരിനാറ്റൽ വിയോഗത്തിൽ പ്രത്യേകതയുള്ള ഒരു മിഡ്വൈഫുമായോ സൈക്കോളജിസ്റ്റുമായോ ഒരു കൺസൾട്ടേഷൻ വാഗ്ദാനം ചെയ്യുന്നു. അവർക്ക് കുഞ്ഞിനെ കാണാനോ ചുമക്കാനോ വസ്ത്രം ധരിക്കാനോ പേര് നൽകാതിരിക്കാനോ താൽപ്പര്യമുണ്ടോ? അവരുടെ സങ്കട പ്രക്രിയയുടെ അവിഭാജ്യ ഘടകമായ ഈ തീരുമാനങ്ങൾ എടുക്കേണ്ടത് മാതാപിതാക്കളാണ്. ജനിച്ച് 10 ദിവസം കഴിഞ്ഞ് ദമ്പതികൾക്ക് അവരുടെ കുഞ്ഞിന് ശവസംസ്കാരവും ശവസംസ്കാരവും നൽകാനോ അല്ലെങ്കിൽ മൃതദേഹം ആശുപത്രിയിലേക്ക് കൊണ്ടുപോകാനോ തീരുമാനിക്കാം.
പെരിനാറ്റൽ വിലാപം ഒരൊറ്റ വിലാപമാണ്: അമ്മയുടെ ഉദരത്തിലല്ലാതെ ജീവിക്കാത്ത ഒരു വ്യക്തിയുടെ. ഒരു അമേരിക്കൻ പഠനമനുസരിച്ച് (6), പ്രസവശേഷം 3 വർഷം വരെ ഗർഭസ്ഥ ശിശുവിന് ശേഷം വിഷാദരോഗം ഉണ്ടാകാനുള്ള സാധ്യത നിലനിൽക്കുന്നു. അതിനാൽ പിന്തുണാ ഗ്രൂപ്പുകളിൽ നിന്നും അസോസിയേഷനുകളിൽ നിന്നും പിന്തുണ തേടുന്നത് പോലെ സൈക്കോളജിക്കൽ ഫോളോ-അപ്പ് ശുപാർശ ചെയ്യുന്നു.
മരിച്ച കുട്ടി: ഒരു മനുഷ്യൻ?
"ജീവനില്ലാതെ ജനിച്ച കുട്ടി" എന്ന ആശയം 1993 ൽ ഫ്രഞ്ച് നിയമത്തിൽ ആദ്യമായി പ്രത്യക്ഷപ്പെട്ടു. അതിനുശേഷം, ഈ നിയമം പല അവസരങ്ങളിലും പരിണമിച്ചു. 2008-800 ആഗസ്റ്റ് 20-ലെ n ° 2008-22-ലെ ഉത്തരവിന് മുമ്പ്, സിവിൽ പദവിയെ സംബന്ധിച്ച് 22 ആഴ്ചയിൽ കൂടുതൽ പ്രായമുള്ള ഒരു ഭ്രൂണം മാത്രമേ ഉണ്ടായിരുന്നുള്ളൂ. ഇപ്പോൾ മുതൽ, ഒരു ജനന സർട്ടിഫിക്കറ്റ് നൽകാം. മാതാപിതാക്കളുടെ അഭ്യർത്ഥന പ്രകാരം 15 SA- ന് മുമ്പ് (എന്നാൽ സാധാരണയായി XNUMX SA- ന് ശേഷം). ഈ കാലാവധിക്കുശേഷം, അത് യാന്ത്രികമായി നൽകും.
ഈ സർട്ടിഫിക്കറ്റ് ഒരു "കുട്ടിയുടെ പ്രവർത്തനം" സ്ഥാപിക്കുന്നത് സാധ്യമാക്കുന്നുണ്ടോ ?? ജീവനില്ലാതെ ”രക്ഷിതാക്കൾക്ക് അവരുടെ കുട്ടികൾക്ക് ഒന്നോ രണ്ടോ ആദ്യ പേരുകൾ നൽകാനും അത് അവരുടെ കുടുംബ റെക്കോർഡ് ബുക്കിൽ രേഖപ്പെടുത്താനും അല്ലെങ്കിൽ ഒന്നുമില്ലെങ്കിൽ ഒന്ന് സ്ഥാപിക്കാനുമുള്ള സാധ്യത നൽകുന്നു. ഇതുവരെ ഇല്ല. മറുവശത്ത്, ഈ നവജാത ശിശുവിന് കുടുംബപ്പേരോ ഫിലിയേഷൻ ലിങ്കോ നൽകാൻ കഴിയില്ല; അതിനാൽ ഇത് നിയമപരമായ ഒരു വ്യക്തിയല്ല. പ്രതീകാത്മകമായി, ഈ ഉത്തരവ്, ജനിച്ച കുഞ്ഞുങ്ങളെ ഒരു മനുഷ്യ വ്യക്തിയായി അംഗീകരിക്കുന്നതിനുള്ള ഒരു ചുവടുവെപ്പാണ്, അതിനാൽ അവരെ ചുറ്റിപ്പറ്റിയുള്ള വിലാപവും കഷ്ടപ്പാടും. ദമ്പതികൾക്ക് അവരുടെ "രക്ഷാകർതൃ" പദവി അംഗീകരിക്കുന്നതിനും കൂടിയാണ് ഇത്.
22 ആഴ്ചകൾക്ക് മുമ്പ് പ്രസവമുണ്ടായാൽ, സ്ത്രീക്ക് പ്രസവാവധി പ്രയോജനപ്പെടുത്താൻ കഴിയില്ല. എന്നിരുന്നാലും, ആരോഗ്യ ഇൻഷുറൻസിൽ നിന്ന് നഷ്ടപരിഹാരത്തിനുള്ള അവകാശം നൽകുന്ന ഒരു ജോലി നിർത്തിവയ്ക്കാൻ ഡോക്ടർക്ക് കഴിയും.
22 ആഴ്ചകൾക്ക് ശേഷം പ്രസവമുണ്ടായാൽ, സ്ത്രീക്ക് പൂർണ്ണ പ്രസവാവധി പ്രയോജനപ്പെടും. തുടർന്നുള്ള പ്രസവാവധി കണക്കാക്കുമ്പോൾ ഈ ഗർഭധാരണവും സാമൂഹിക സുരക്ഷ കണക്കിലെടുക്കും.
പിതാവിന് ദിവസേനയുള്ള പിതൃത്വ ആനുകൂല്യങ്ങൾ, ജീവനില്ലാത്ത കുട്ടിയുടെ പ്രവൃത്തിയുടെ പകർപ്പ്, മരിച്ചും പ്രായോഗികമായും ജനിച്ച കുട്ടിയുടെ പ്രസവത്തിന്റെ മെഡിക്കൽ സർട്ടിഫിക്കറ്റ് എന്നിവയുടെ അവതരണം എന്നിവയിൽ നിന്ന് പ്രയോജനം നേടാനാകും.
ഗർഭാവസ്ഥയുടെ അഞ്ചാം മാസത്തെ തുടർന്നുള്ള മാസത്തിന്റെ ഒന്നാം ദിവസം മുതൽ ഗർഭത്തിൻറെ അവസാനം സംഭവിച്ചാൽ മാത്രമേ മാതാപിതാക്കൾക്ക് ജനന ബോണസിൽ നിന്ന് (വിഭവങ്ങൾക്ക് വിധേയമായി) പ്രയോജനം ലഭിക്കൂ. ഈ തീയതിയിൽ ഗർഭത്തിൻറെ തെളിവ് ഹാജരാക്കേണ്ടത് ആവശ്യമാണ്.
നികുതിയുടെ കാര്യത്തിൽ, നികുതി വർഷത്തിൽ ഇപ്പോഴും ജനിച്ചവരും ജനിച്ച സ്ഥലം ജനിച്ചവരും ആണ് എന്ന് അംഗീകരിക്കപ്പെടുന്നു a ne ne ഒരു കുട്ടിയുടെ പ്രവർത്തനം സ്ഥാപിക്കുക ?? യൂണിറ്റുകളുടെ എണ്ണം നിർണ്ണയിക്കാൻ ജീവനില്ലാത്തവ ഉപയോഗിക്കുന്നു.