ഉള്ളടക്കം
മോളാർ ഗർഭം
എന്താണ് മോളാർ ഗർഭം?
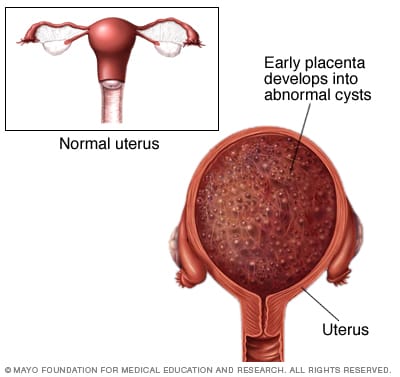
ബീജസങ്കലനസമയത്ത് സംഭവിക്കുന്ന ഒരു അസാധാരണത മൂലമാണ് മോളാർ ഗർഭധാരണം സംഭവിക്കുന്നത്, ഇത് പ്ലാസന്റയുടെ അസാധാരണമായ വികാസത്തിന് കാരണമാകുന്നു. മോളാർ ഗർഭധാരണത്തിന് രണ്ട് തരം ഉണ്ട്:
- സമ്പൂർണ്ണ മോളാർ ഗർഭധാരണം (അല്ലെങ്കിൽ പൂർണ്ണമായ ഹൈഡാറ്റിഡിഫോം മോൾ) ഒരു ന്യൂക്ലിയേറ്റഡ് അണ്ഡത്തിനും (ഒരു ന്യൂക്ലിയസ് ഇല്ലാതെയും അതിനാൽ ജനിതക വസ്തുക്കളും ഇല്ലാതെ) ഒന്നോ രണ്ടോ ഹാപ്ലോയിഡ് ബീജസങ്കലനത്തിനും (ഓരോ ക്രോമസോമിന്റെയും ഒരൊറ്റ പകർപ്പ് അടങ്ങിയിരിക്കുന്ന) ബീജസങ്കലനത്തിന്റെ ഫലമാണ്. ഈ ഗർഭത്തിൻറെ ഉൽപന്നത്തിൽ ഭ്രൂണം അടങ്ങിയിട്ടില്ല, മറിച്ച് ഒന്നിലധികം സിസ്റ്റുകളുടെ രൂപത്തിൽ ("ഗ്രേപ്പ് ക്ലസ്റ്റർ" എന്ന് വിളിക്കപ്പെടുന്ന) രൂപത്തിൽ വികസിക്കുന്ന പ്ലാസന്റ മാത്രമാണ്.
- ഭാഗിക മോളാർ ഗർഭധാരണം (അല്ലെങ്കിൽ ഭാഗിക ഹൈഡാറ്റിഡിഫോം മോൾ) ഒരു സാധാരണ അണ്ഡത്തിനും രണ്ട് ബീജസങ്കലനത്തിനും അല്ലെങ്കിൽ അസാധാരണമായ ബീജത്തിനും ഇടയിലുള്ള ബീജസങ്കലനത്തിന്റെ ഫലമാണ്. ഒരു ഭ്രൂണമുണ്ട്, പക്ഷേ അത് പ്രായോഗികമല്ല, മറുപിള്ള അസാധാരണമായി വികസിക്കുന്നു.
രണ്ട് സാഹചര്യങ്ങളിലും മുട്ടയ്ക്ക് പൂർണ്ണമായ ജനിതക വസ്തുക്കൾ ഇല്ല, അതിനാൽ ഗർഭം പരാജയപ്പെടും.
മോളാർ ഗർഭം എങ്ങനെയാണ് പ്രകടമാകുന്നത്?
മോളാർ ഗർഭം വിവിധ രൂപങ്ങളിൽ പ്രകടമാകാം:
- അതിന്റെ സാധാരണ രൂപത്തിൽ വിളർച്ചയ്ക്ക് കാരണമാകുന്ന കനത്ത രക്തസ്രാവത്തിനും ഗർഭാശയത്തിൻറെ അളവ് വർദ്ധിക്കുന്നതിനും കാരണമാകുന്നു. ഗർഭാവസ്ഥയുടെ ലക്ഷണങ്ങളിൽ വർദ്ധനവ് അല്ലെങ്കിൽ ഗർഭത്തിൻറെ ടോക്സെമിയ ചിലപ്പോൾ നിരീക്ഷിക്കപ്പെടുന്നു. എൻഡോവജിനൽ പെൽവിക് അൾട്രാസൗണ്ട്, തുടർന്ന് മൊളാർ ഗർഭാവസ്ഥയുടെ രോഗനിർണയം സാധ്യമാക്കും.
- സ്വയമേവയുള്ള ഗർഭം അലസലിന്റെ രൂപത്തിൽ. പിന്നീട് മോളാർ ഗർഭാവസ്ഥയുടെ രോഗനിർണയം നടത്താൻ അനുവദിക്കുന്ന ക്യൂറേറ്റേജ് ഉൽപ്പന്നത്തിന്റെ പാത്തോളജി ആണ്.
- ലക്ഷണമില്ലാത്ത രൂപത്തിൽ, അൾട്രാസൗണ്ടിൽ ആകസ്മികമായി മോളാർ ഗർഭം കണ്ടെത്തും.
ശീർഷകം മൂന്നാം ഖണ്ഡിക
എന്ത് പിന്തുണ?
മൂന്നാം ഖണ്ഡിക
പൂർണ്ണമായ അല്ലെങ്കിൽ അപൂർണ്ണമായ, മോളാർ ഗർഭം പ്രായോഗികമല്ല, അതിനാൽ ഗർഭത്തിൻറെ ഉൽപ്പന്നം വേഗത്തിൽ ഒഴിപ്പിക്കേണ്ടത് ആവശ്യമാണ്. അൾട്രാസൗണ്ട് നിയന്ത്രണത്തിൽ നടത്തുന്ന ഗർഭാശയ അഭിലാഷം വഴിയാണ് ഇത് ചെയ്യുന്നത്. ഗർഭാവസ്ഥയുടെ ഉൽപന്നത്തിന്റെ ഒരു അനറ്റോമോപത്തോളജി സാധാരണയായി മോളിന്റെ തരം നിർണ്ണയിക്കാൻ നടത്തുന്നു.
മോളാർ ഗർഭാവസ്ഥയുടെ പതിവ് സങ്കീർണതയായ നിലനിർത്തൽ ഇല്ലെന്ന് പരിശോധിക്കുന്നതിനായി ആസ്പിറേഷൻ കഴിഞ്ഞ് 15 ദിവസത്തിനുള്ളിൽ ഒരു അൾട്രാസൗണ്ട് പരിശോധന വ്യവസ്ഥാപിതമായി നടത്തുന്നു. നിലനിർത്തുന്ന സാഹചര്യത്തിൽ, രണ്ടാമത്തെ അഭിലാഷം നടത്തും.
മോളിലെ ഒഴിപ്പിക്കലിന് ശേഷം, പ്രതിവാര രക്തപരിശോധനയുടെ നിരക്കിൽ എച്ച്സിജിയുടെ അളവ് സൂക്ഷ്മമായി നിരീക്ഷിക്കുന്നു. നിരക്ക് നിരസിച്ചതിന് ശേഷവും ഈ നിരീക്ഷണം തുടരേണ്ടതാണ് (അതായത് തുടർച്ചയായ 3 നെഗറ്റീവ് നിരക്കുകൾ):
- ഒരു ഭാഗിക ഹൈഡാറ്റിഡിഫോം മോളുണ്ടായാൽ 6 മാസത്തേക്ക്;
- പൂർണ്ണമായ ഹൈഡാറ്റിഡിഫോം മോളിന്റെ കാര്യത്തിൽ 12 മാസത്തേക്ക്;
- 6 മാസത്തേക്ക്, പൂർണ്ണമായ ഹൈഡാറ്റിഡിഫോം മോളിന്റെ കാര്യത്തിൽ, എച്ച്സിജി ലെവൽ 8 ആഴ്ചയ്ക്കുള്ളിൽ നെഗറ്റീവ് ആയി മാറുകയാണെങ്കിൽ (2).
ഗർഭകാല ട്രോഫോബ്ലാസ്റ്റിക് ട്യൂമർ, മോളാർ ഗർഭത്തിൻറെ സങ്കീർണത
15% പൂർണ്ണമായ മോളുകളേയും 0,5 മുതൽ 5% വരെ ഭാഗിക മോളുകളേയും ബാധിക്കുന്ന മോളാർ ഗർഭാവസ്ഥയുടെ സങ്കീർണതയായ ഗർഭകാലത്തെ ട്രോഫോബ്ലാസ്റ്റിക് ട്യൂമറിനെ സൂചിപ്പിക്കുന്നു (3). മോളാർ ടിഷ്യു ഗര്ഭപാത്രത്തില് തന്നെ തുടരുകയും, പെരുകുകയും, കൂടുതലോ കുറവോ ആക്രമണാത്മകമായ ഒരു ട്യൂമര് ടിഷ്യുവായി രൂപാന്തരപ്പെടുകയും, ഗര്ഭപാത്രത്തിന്റെ ചുവരുകളിലും ചിലപ്പോൾ വിദൂര അവയവങ്ങളിലും ആക്രമണം നടത്തുകയും ചെയ്യും. ഇതിനെ ഇൻവേസിവ് മോൾ അല്ലെങ്കിൽ കോറിയോകാർസിനോമ എന്ന് വിളിക്കുന്നു. തുടർന്ന് ഒരു പരിശോധന നടത്തുകയും ഫലങ്ങൾ അനുസരിച്ച് കീമോതെറാപ്പി നടത്തുകയും ചെയ്യും. ട്യൂമറിന്റെ അപകടസാധ്യതയെ ആശ്രയിച്ച് (FIGO 2000 സ്കോർ അനുസരിച്ച് സ്ഥാപിതമായത്), രോഗശമന നിരക്ക് 80 മുതൽ 100% വരെ കണക്കാക്കുന്നു (4). ചികിത്സയുടെ അവസാനത്തിനുശേഷം, എച്ച്സിജിയുടെ പ്രതിമാസ ഡോസുള്ള ഒരു നിരീക്ഷണ കാലയളവ് 12 മുതൽ 18 മാസം വരെ ശുപാർശ ചെയ്യുന്നു.
ഇനിപ്പറയുന്ന ഗർഭധാരണങ്ങൾ
മോളിന്റെ തുടർനടപടികൾ പൂർത്തിയായ ഉടൻ, ഒരു പുതിയ ഗർഭധാരണം ആരംഭിക്കാൻ സാധിക്കും. വീണ്ടും മോളാർ ഗർഭം ഉണ്ടാകാനുള്ള സാധ്യത കുറവാണ്: 0,5 നും 1% നും ഇടയിൽ (5).
ട്രോഫോപ്ലാസ്റ്റിക് ട്യൂമർ ഉണ്ടാകുമ്പോൾ, കീമോതെറാപ്പി ഉപയോഗിച്ചുള്ള ചികിത്സ ഗർഭധാരണത്തെ ബാധിക്കില്ല. അതിനാൽ നിരീക്ഷണ കാലയളവ് അവസാനിച്ചതിന് ശേഷം മറ്റൊരു ഗർഭം സാധ്യമാണ്. എന്നിരുന്നാലും, ഗർഭാവസ്ഥയുടെ 3 മാസങ്ങളിൽ എച്ച്സിജി ഹോർമോണിന്റെ ഒരു ഡോസ് നടത്തപ്പെടും, തുടർന്ന് ഗർഭധാരണത്തിനു ശേഷം, രോഗം വീണ്ടും പ്രത്യക്ഷപ്പെടാനുള്ള സാധ്യതയുള്ള രണ്ട് കാലഘട്ടങ്ങൾ.