ഉള്ളടക്കം
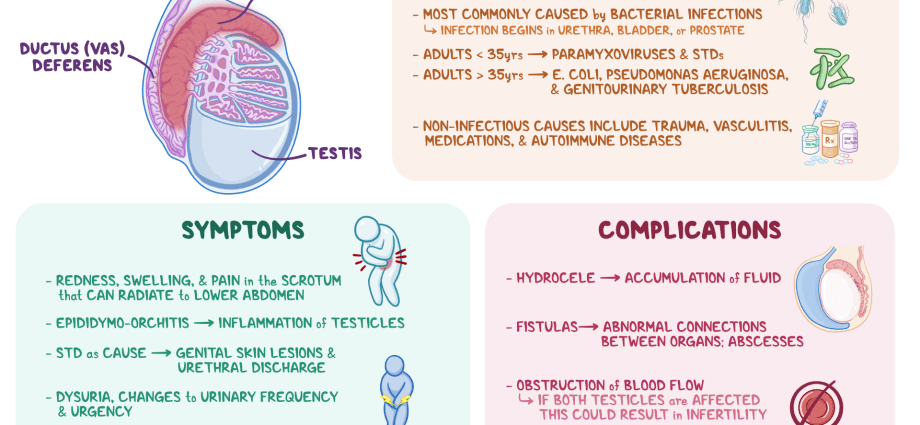
വൃഷണത്തിന് മുകളിലും പിന്നിലും സ്ഥിതിചെയ്യുന്ന ഒരു ഇടുങ്ങിയ ട്യൂബ് പോലെ കാണപ്പെടുന്ന ഒരു പ്രത്യേക രൂപീകരണത്തിന്റെ കോശജ്വലന നിഖേദ് ആണ് എപ്പിഡിഡൈമിറ്റിസ്, ഇത് ബീജസങ്കലനത്തെ പ്രോത്സാഹിപ്പിക്കുന്നതിനും പാകമാക്കുന്നതിനും സഹായിക്കുന്നു - എപ്പിഡിഡൈമിസ് (എപിഡിഡൈമിസ്).
19-35 വയസ്സ് പ്രായമുള്ള പുരുഷന്മാരിൽ ഏറ്റവും സാധാരണമായ എപ്പിഡിഡൈമൈറ്റിസ്. ഈ പ്രായത്തിലുള്ള പാത്തോളജി ആശുപത്രിയിൽ പ്രവേശിക്കുന്നതിനുള്ള ഒരു സാധാരണ കാരണമാണ്. കുറച്ച് തവണ, ഈ രോഗം പ്രായമായവരിൽ രേഖപ്പെടുത്തുന്നു, കുട്ടികളിൽ എപ്പിഡിഡൈമൈറ്റിസ് ഒരിക്കലും സംഭവിക്കുന്നില്ല.
എപ്പിഡിഡൈമിറ്റിസിന്റെ തരങ്ങളും കാരണങ്ങളും
ഈ രോഗത്തിന് പകർച്ചവ്യാധി (വൈറസുകൾ, ബാക്ടീരിയകൾ, ഫംഗസുകൾ എന്നിവയുടെ രോഗകാരിയായ ഇഫക്റ്റുകൾ കാരണം), പകർച്ചവ്യാധിയല്ലാത്ത പല കാരണങ്ങൾ ഉണ്ടാകാം. ബാക്ടീരിയ എപ്പിഡിഡൈമൈറ്റിസ് ആണ് ഏറ്റവും സാധാരണമായത്. യുവാക്കളിൽ (15 - 35 വയസ്സ്), ക്ലമീഡിയ, ഗൊണോറിയ തുടങ്ങിയ ലൈംഗികമായി പകരുന്ന അണുബാധകളാണ് (എസ്ടിഐ) ഈ രോഗം സാധാരണയായി പ്രകോപിപ്പിക്കപ്പെടുന്നത് എന്ന് വിശ്വസിക്കപ്പെടുന്നു. പ്രായമായവരിലും കുട്ടികളിലും ഈ പ്രശ്നം സാധാരണയായി കാരണമാകുന്ന സൂക്ഷ്മാണുക്കളുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. മൂത്രാശയ വ്യവസ്ഥയുടെ രോഗങ്ങൾ (ഉദാഹരണത്തിന്, എന്ററോബാക്ടീരിയ). എപ്പിഡിഡൈമിറ്റിസിന്റെ കാരണം ക്ഷയരോഗം (ട്യൂബർകുലസ് എപ്പിഡിഡൈമിറ്റിസ്) മുതലായ പ്രത്യേക പാത്തോളജികളും ആകാം.
ചിലപ്പോൾ സോപാധികമായ രോഗകാരി (ശരീരത്തിൽ സ്ഥിരമായി കാണപ്പെടുന്നു, പക്ഷേ സാധാരണയായി ഒരു രോഗത്തിലേക്ക് നയിക്കുന്നില്ല) കാൻഡിഡ ജനുസ്സിലെ ഫംഗസ് പാത്തോളജിയുടെ കാരണക്കാരനായി മാറുന്നു, തുടർന്ന് അവർ കാൻഡിഡൽ എപിഡിഡൈമിറ്റിസിനെക്കുറിച്ച് സംസാരിക്കുന്നു. ഈ സാഹചര്യത്തിൽ, ആൻറിബയോട്ടിക്കുകളുടെ യുക്തിരഹിതമായ ഉപയോഗം, പ്രതിരോധശേഷി കുറയുന്നത്, രോഗത്തിൻറെ വളർച്ചയെ പ്രകോപിപ്പിക്കും.
ഒരുപക്ഷേ പശ്ചാത്തലത്തിൽ epididymis ലെ ഒരു പാത്തോളജിക്കൽ പ്രക്രിയയുടെ സംഭവം: • mumps ("mumps") - പരോട്ടിഡ് ഗ്രന്ഥികളുടെ വീക്കം; • ആൻജീന; • ഇൻഫ്ലുവൻസ; • ന്യുമോണിയ; • പ്രത്യേകിച്ച് പലപ്പോഴും അടുത്തുള്ള അവയവങ്ങളുടെ അണുബാധകൾ - യൂറിത്രൈറ്റിസ് (മൂത്രനാളിയിലെ കോശജ്വലന പാത്തോളജി), വെസികുലൈറ്റിസ് (സെമിനൽ വെസിക്കിൾസ്), പ്രോസ്റ്റാറ്റിറ്റിസ് (പ്രോസ്റ്റേറ്റ് ഗ്രന്ഥി) മുതലായവ.
ചില കൃത്രിമത്വങ്ങളുടെ ഫലമായി ചിലപ്പോൾ അണുബാധ അനുബന്ധത്തിലേക്ക് തുളച്ചുകയറുന്നു: എൻഡോസ്കോപ്പി, കത്തീറ്ററൈസേഷൻ, മൂത്രനാളിയിലെ ബോഗിനേജ് (ഒരു പ്രത്യേക ഉപകരണം അവതരിപ്പിച്ചുകൊണ്ട് ഒരു ഡയഗ്നോസ്റ്റിക് നടപടിക്രമം - ഒരു ബോഗി).
നോൺ-ഇൻഫെക്ഷ്യസ് എപ്പിഡിഡൈമിറ്റിസ്, ഉദാഹരണത്തിന്, സംഭവിക്കാം: • ആർറിഥ്മിയയ്ക്ക് അമിയോഡറോൺ പോലുള്ള മരുന്ന് ഉപയോഗിച്ച് ചികിത്സിക്കുമ്പോൾ; • വാസ് ഡിഫെറൻസ് നീക്കം ചെയ്യുക/ലിഗേഷൻ വഴി വന്ധ്യംകരണത്തിന് ശേഷം (അൺസോർബഡ് ബീജസങ്കലനം മൂലം) - ഗ്രാനുലോമാറ്റസ് എപ്പിഡിഡൈമിറ്റിസ്.
നിശിതവും (രോഗത്തിന്റെ ദൈർഘ്യം 6 ആഴ്ചയിൽ കൂടരുത്) വിട്ടുമാറാത്ത എപിഡിഡൈമിറ്റിസും ഉണ്ട്, ഇത് രണ്ട് അനുബന്ധങ്ങളുടെയും പ്രധാന നിഖേദ് സ്വഭാവമാണ്, പലപ്പോഴും ക്ഷയരോഗ നിഖേദ്, സിഫിലിസ് (ആറു മാസത്തിലധികം ദൈർഘ്യം) എന്നിവയുമായി വികസിക്കുന്നു.
പ്രകടനങ്ങളുടെ തീവ്രതയെ ആശ്രയിച്ച്, സൗമ്യവും മിതമായതും കഠിനവുമായ എപ്പിഡിഡൈമൈറ്റിസ് വേർതിരിച്ചിരിക്കുന്നു.
അപകടസാധ്യത ഘടകങ്ങൾ
എപ്പിഡിഡൈമിറ്റിസ് മിക്കപ്പോഴും എസ്ടിഐകളുടെ അനന്തരഫലമായതിനാൽ, പാത്തോളജി വികസിപ്പിക്കുന്നതിനുള്ള പ്രധാന അപകട ഘടകം സുരക്ഷിതമല്ലാത്ത ലൈംഗികതയാണ്. മറ്റ് പ്രകോപനപരമായ നിമിഷങ്ങൾ: • പെൽവിസ്, പെരിനിയം, വൃഷണസഞ്ചി എന്നിവയുടെ പരിക്കുകൾ, ശസ്ത്രക്രിയയുടെ ഫലമായി ഉൾപ്പെടെ (അഡിനോമെക്ടമി മുതലായവ); • യുറോജെനിറ്റൽ സിസ്റ്റത്തിന്റെ വികസനത്തിലെ അപാകതകൾ; • മൂത്രനാളിയിലെ ഘടനാപരമായ തകരാറുകൾ (മുഴകൾ, പ്രോസ്റ്റേറ്റ് ഹൈപ്പർപ്ലാസിയ മുതലായവ); • മൂത്രാശയ അവയവങ്ങളിൽ സമീപകാല ശസ്ത്രക്രിയാ ഇടപെടലുകൾ; • മെഡിക്കൽ കൃത്രിമങ്ങൾ - വൈദ്യുത ഉത്തേജനം (വാസ് ഡിഫറൻസിന്റെ മൾട്ടിഡയറക്ഷണൽ സങ്കോചങ്ങൾ സംഭവിക്കുമ്പോൾ, ഇത് മൂത്രനാളിയിൽ നിന്ന് സൂക്ഷ്മാണുക്കളെ "മുലകുടിക്കാൻ" പ്രകോപിപ്പിക്കാം), മൂത്രനാളിയിലേക്ക് മയക്കുമരുന്ന് ഇൻഫ്യൂഷൻ, കത്തീറ്ററൈസേഷൻ, മസാജ് മുതലായവ; • പ്രോസ്റ്റേറ്റ് ഹൈപ്പർപ്ലാസിയ; • ഹെമറോയ്ഡുകൾ; • ഭാരം ഉയർത്തൽ, ശാരീരിക സമ്മർദ്ദം; • ഇടയ്ക്കിടെയുള്ള കോയിറ്റസ് ഇന്ററപ്റ്റസ്, ലൈംഗിക ബന്ധമില്ലാതെ ഉദ്ധാരണം; • ഗുരുതരമായ പാത്തോളജി (പ്രമേഹം, എയ്ഡ്സ് മുതലായവ), ഹൈപ്പോഥെർമിയ, അമിത ചൂടാക്കൽ മുതലായവയുടെ ഫലമായി ശരീരത്തിന്റെ പ്രതിരോധം കുറയുന്നു.
എപ്പിഡിഡൈമിറ്റിസിന്റെ ലക്ഷണങ്ങൾ
രോഗത്തിൻറെ ആരംഭം ഗുരുതരമായ ലക്ഷണങ്ങളായി സ്വയം പ്രത്യക്ഷപ്പെടുന്നു, ഇത് മതിയായ തെറാപ്പിയുടെ അഭാവത്തിൽ വഷളാകുന്നു. എപ്പിഡിഡൈമിറ്റിസിനൊപ്പം, ഉണ്ടാകാം: • വൃഷണത്തിന്റെ ഒരു വശത്ത് / വൃഷണത്തിൽ മങ്ങിയ വേദന, ഞരമ്പ്, സാക്രം, പെരിനിയം, താഴത്തെ പുറം എന്നിവയിലേക്ക് വികിരണം സാധ്യമാണ്; • ബാധിത പ്രദേശത്ത് മൂർച്ചയുള്ള വേദന; • പെൽവിക് വേദന; • ചുവപ്പ്, വൃഷണസഞ്ചിയിലെ പ്രാദേശിക താപനില വർദ്ധിച്ചു; • വീക്കം/വലിപ്പത്തിൽ വർദ്ധനവ്, അനുബന്ധത്തിന്റെ ഇൻഡ്യൂറേഷൻ; • വൃഷണസഞ്ചിയിൽ ട്യൂമർ പോലുള്ള രൂപീകരണം; • വിറയലും പനിയും (39 ഡിഗ്രി വരെ); • ആരോഗ്യത്തിന്റെ പൊതുവായ അപചയം (ബലഹീനത, വിശപ്പില്ലായ്മ, തലവേദന); • ഇൻഗ്വിനൽ ലിംഫ് നോഡുകളുടെ വർദ്ധനവ്; • മൂത്രമൊഴിക്കുമ്പോൾ വേദന, മലവിസർജ്ജനം; • വർദ്ധിച്ച മൂത്രമൊഴിക്കൽ, പെട്ടെന്നുള്ള പ്രേരണ; • ലൈംഗിക ബന്ധത്തിലും സ്ഖലനത്തിലും വേദന; • ബീജത്തിൽ രക്തത്തിന്റെ രൂപം; • ലിംഗത്തിൽ നിന്നുള്ള ഡിസ്ചാർജ്.
ഒരു പ്രത്യേക ഡയഗ്നോസ്റ്റിക് അടയാളം, വൃഷണസഞ്ചിയിലെ ഉയർച്ച രോഗലക്ഷണ ആശ്വാസത്തിന് കാരണമായേക്കാം (പോസിറ്റീവ് പ്രെന്റെ അടയാളം).
രോഗത്തിന്റെ വിട്ടുമാറാത്ത ഗതിയിൽ, പ്രശ്നത്തിന്റെ ലക്ഷണങ്ങൾ കുറവായിരിക്കാം, പക്ഷേ വൃഷണസഞ്ചിയിലെ വ്രണവും വലുതാക്കലും, പലപ്പോഴും പതിവായി മൂത്രമൊഴിക്കൽ എന്നിവയും നിലനിൽക്കുന്നു.
പ്രധാനം! വൃഷണങ്ങളിൽ കടുത്ത വേദന ഉടനടി വൈദ്യസഹായം നൽകുന്നതിനുള്ള ഒരു സൂചനയാണ്!
ഒരു രോഗം കണ്ടുപിടിക്കുന്നതിനും കണ്ടെത്തുന്നതിനുമുള്ള രീതികൾ
രോഗനിർണയം നടത്തുന്നതിനുള്ള ആദ്യ ഡയഗ്നോസ്റ്റിക് അളവ് വൃഷണത്തിന്റെ ബാധിത വശം, ഞരമ്പിലെ ലിംഫ് നോഡുകൾ എന്നിവയുടെ ഒരു ഡോക്ടറുടെ പരിശോധനയാണ്. പ്രോസ്റ്റേറ്റ് ഗ്രന്ഥിയുടെ വർദ്ധനവ് മൂലമുണ്ടാകുന്ന epididymitis സംശയിക്കുന്നുവെങ്കിൽ, ഒരു മലാശയ പരിശോധന നടത്തുന്നു.
കൂടാതെ, ലബോറട്ടറി രീതികൾ ഉപയോഗിക്കുന്നു: • സൂക്ഷ്മ വിശകലനത്തിനായി മൂത്രനാളിയിൽ നിന്നുള്ള സ്മിയർ, എസ്ടിഐകളുടെ രോഗകാരിയെ ഒറ്റപ്പെടുത്തുക; • പിസിആർ ഡയഗ്നോസ്റ്റിക്സ് (പോളിമറേസ് ചെയിൻ റിയാക്ഷൻ വഴി രോഗകാരി കണ്ടെത്തൽ); • രക്തത്തിന്റെ ക്ലിനിക്കൽ, ബയോകെമിക്കൽ വിശകലനം; • മൂത്രപരിശോധന (പൊതുവായത്, "3-കപ്പ് ടെസ്റ്റ്" 3 കപ്പുകളിൽ തുടർച്ചയായി മൂത്രമൊഴിക്കൽ, സാംസ്കാരിക പഠനം മുതലായവ); • സെമിനൽ ദ്രാവകത്തിന്റെ വിശകലനം.
ഇൻസ്ട്രുമെന്റൽ ഡയഗ്നോസ്റ്റിക്സിൽ ഇനിപ്പറയുന്നവ ഉൾപ്പെടുന്നു: • നിഖേദ്, വീക്കം ഘട്ടം, ട്യൂമർ പ്രക്രിയകൾ, രക്തപ്രവാഹത്തിന്റെ വേഗത വിലയിരുത്തൽ (ഡോപ്ലർ പഠനം) എന്നിവ നിർണ്ണയിക്കാൻ വൃഷണസഞ്ചിയിലെ അൾട്രാസൗണ്ട്; • ന്യൂക്ലിയർ സ്കാനിംഗ്, അതിൽ ചെറിയ അളവിൽ റേഡിയോ ആക്ടീവ് പദാർത്ഥം കുത്തിവയ്ക്കുകയും വൃഷണങ്ങളിലെ രക്തയോട്ടം പ്രത്യേക ഉപകരണങ്ങൾ ഉപയോഗിച്ച് നിരീക്ഷിക്കുകയും ചെയ്യുന്നു (എപ്പിഡിഡൈമിറ്റിസ്, ടെസ്റ്റിക്കുലാർ ടോർഷൻ എന്നിവ നിർണ്ണയിക്കാൻ അനുവദിക്കുന്നു); • സിസ്റ്റൂറെത്രോസ്കോപ്പി - അവയവത്തിന്റെ ആന്തരിക പ്രതലങ്ങൾ പരിശോധിക്കുന്നതിനുള്ള ഒപ്റ്റിക്കൽ ഉപകരണമായ സിസ്റ്റോസ്കോപ്പിന്റെ മൂത്രനാളിയിലൂടെയുള്ള ആമുഖം.
കമ്പ്യൂട്ട് ടോമോഗ്രാഫിയും മാഗ്നറ്റിക് റെസൊണൻസ് ഇമേജിംഗും വളരെ കുറവാണ് ഉപയോഗിക്കുന്നത്.
എപ്പിഡിഡൈമിറ്റിസ് ചികിത്സ
ഒരു സ്പെഷ്യലിസ്റ്റിന്റെ മേൽനോട്ടത്തിൽ - ഒരു യൂറോളജിസ്റ്റിന്റെ മേൽനോട്ടത്തിലാണ് എപ്പിഡിഡൈമിറ്റിസ് ചികിത്സ കർശനമായി നടത്തുന്നത്. പരിശോധനയ്ക്ക് ശേഷം, രോഗകാരിയെ തിരിച്ചറിയുന്നത്, ഒരു മാസമോ അതിൽ കൂടുതലോ നീണ്ട, ആൻറിബയോട്ടിക് തെറാപ്പിയുടെ കോഴ്സ് നിർദ്ദേശിക്കപ്പെടുന്നു.
രോഗകാരിയായ സൂക്ഷ്മാണുക്കളുടെ സംവേദനക്ഷമത കണക്കിലെടുത്ത് തയ്യാറെടുപ്പുകൾ തിരഞ്ഞെടുക്കുന്നു, രോഗകാരിയുടെ തരം സ്ഥാപിക്കാൻ കഴിയുന്നില്ലെങ്കിൽ, ഒരു വിശാലമായ സ്പെക്ട്രം ആൻറി ബാക്ടീരിയൽ ഏജന്റ് ഉപയോഗിക്കുന്നു. എപ്പിഡിഡൈമിറ്റിസിനുള്ള പ്രധാന മരുന്നുകൾ, പ്രത്യേകിച്ച് യുറോജെനിറ്റൽ സിസ്റ്റത്തിൽ നിന്നുള്ള മറ്റ് പാത്തോളജികളുടെ സാന്നിധ്യത്തിലും യുവാക്കളിലും, ഫ്ലൂറോക്വിനോലോൺ ഗ്രൂപ്പിന്റെ ആൻറിബയോട്ടിക്കുകളാണ്. ടെട്രാസൈക്ലിനുകൾ, പെൻസിലിൻസ്, മാക്രോലൈഡുകൾ, സെഫാലോസ്പോരിൻസ്, സൾഫ മരുന്നുകൾ എന്നിവയും നിർദ്ദേശിക്കപ്പെടാം. ഒരു എസ്ടിഐ മൂലമാണ് രോഗം ഉണ്ടാകുന്നത് എന്ന സാഹചര്യത്തിൽ, രോഗിയുടെ ലൈംഗിക പങ്കാളി ഒരേസമയം തെറാപ്പി നടത്തേണ്ടത് ആവശ്യമാണ്.
കൂടാതെ, കോശജ്വലന പ്രക്രിയയും വേദനയും ഒഴിവാക്കുന്നതിന്, കഠിനമായ വേദനയോടെ, നോൺ-സ്റ്റിറോയിഡൽ വിരുദ്ധ ബാഹ്യാവിഷ്ക്കാര മരുന്നുകൾ (ഇൻഡോമെതസിൻ, നിമെസിൽ, ഡിക്ലോഫെനാക് മുതലായവ) ഡോക്ടർ ശുപാർശ ചെയ്യുന്നു, ബീജ നാഡിയുടെ നോവോകെയ്ൻ ഉപരോധം നടത്തുന്നു. അധികമായി ശുപാർശ ചെയ്തേക്കാം: • വിറ്റാമിനുകൾ എടുക്കൽ; • ഫിസിയോതെറാപ്പി; • എൻസൈമാറ്റിക്, ആഗിരണം ചെയ്യാവുന്ന (ലിഡേസ്) മറ്റ് തയ്യാറെടുപ്പുകൾ.
രോഗത്തിന്റെ നേരിയ ഗതിയിൽ, ആശുപത്രിയിൽ പ്രവേശനം ആവശ്യമില്ല, പക്ഷേ അവസ്ഥ വഷളാകുകയാണെങ്കിൽ (താപനില 39 ഡിഗ്രിക്ക് മുകളിൽ ഉയരുന്നു, പൊതു ലഹരിയുടെ പ്രകടനങ്ങൾ, അനുബന്ധത്തിൽ ഗണ്യമായ വർദ്ധനവ്), രോഗിയെ ആശുപത്രിയിലേക്ക് അയയ്ക്കുന്നു. ഫലമില്ലെങ്കിൽ, മറ്റൊരു ആൻറിബയോട്ടിക് ആവശ്യമായി വന്നേക്കാം. രോഗം സ്ഥിരതയുള്ളതാണെങ്കിൽ, പ്രത്യേകിച്ച് ഉഭയകക്ഷി മുറിവുകളുണ്ടെങ്കിൽ, പാത്തോളജിയുടെ ക്ഷയരോഗ സ്വഭാവത്തെക്കുറിച്ച് സംശയമുണ്ട്. അത്തരമൊരു സാഹചര്യത്തിൽ, ഒരു phthisiurologist കൺസൾട്ടേഷൻ ആവശ്യമാണ്, രോഗനിർണയം സ്ഥിരീകരിക്കുമ്പോൾ, പ്രത്യേക ക്ഷയരോഗ വിരുദ്ധ മരുന്നുകളുടെ നിയമനം.
വിട്ടുമാറാത്ത രൂപത്തിന്റെ ചികിത്സ സമാനമായ രീതിയിൽ നടത്തപ്പെടുന്നു, പക്ഷേ കൂടുതൽ സമയമെടുക്കും.
മരുന്ന് കഴിക്കുന്നതിനു പുറമേ, രോഗി ഇനിപ്പറയുന്ന നിയമങ്ങൾ പാലിക്കണം: • കിടക്ക വിശ്രമം നിരീക്ഷിക്കുക; • വൃഷണസഞ്ചിയുടെ ഉയർന്ന സ്ഥാനം നൽകാൻ, ഉദാഹരണത്തിന്, ഒരു റോളറിലേക്ക് വളച്ചൊടിച്ച ഒരു ടവൽ വഴി; • ഭാരം ഉയർത്തുന്നത് ഒഴിവാക്കുക; • സമ്പൂർണ്ണ ലൈംഗിക വിശ്രമം കർശനമായി നിരീക്ഷിക്കുക; • മസാലകൾ, കൊഴുപ്പുള്ള ഭക്ഷണങ്ങളുടെ ഉപഭോഗം ഒഴിവാക്കുക; • ആവശ്യത്തിന് ദ്രാവകം കഴിക്കുന്നത് ഉറപ്പാക്കുക; • വീക്കം ഒഴിവാക്കാൻ വൃഷണസഞ്ചിയിൽ തണുത്ത കംപ്രസ്സുകൾ/ഐസ് പ്രയോഗിക്കുക; • ഒരു സസ്പെൻസോറിയം ധരിക്കുക - വൃഷണസഞ്ചിയെ പിന്തുണയ്ക്കുന്ന ഒരു പ്രത്യേക തലപ്പാവു, വൃഷണസഞ്ചിയുടെ ബാക്കി ഭാഗം ഉറപ്പാക്കുന്നു, നടക്കുമ്പോൾ കുലുങ്ങുന്നത് തടയുന്നു; • ഇറുകിയ ഇലാസ്റ്റിക് ഷോർട്ട്സ് ധരിക്കുക, നീന്തൽ തുമ്പിക്കൈകൾ (വേദന ലക്ഷണങ്ങൾ അപ്രത്യക്ഷമാകുന്നതുവരെ ഉപയോഗിക്കാം).
അവസ്ഥ മെച്ചപ്പെടുമ്പോൾ, ലഘുവായ ശാരീരിക പ്രവർത്തനങ്ങൾ അനുവദനീയമാണ്: നടത്തം, ഓട്ടം, സൈക്ലിംഗ് ഒഴികെ. ചികിത്സയുടെ ഘട്ടത്തിലും അതിന്റെ അവസാനത്തിലും പൊതുവായതും പ്രാദേശികവുമായ ഹൈപ്പോഥെർമിയ ഒഴിവാക്കേണ്ടത് പ്രധാനമാണ്.
ആൻറിബയോട്ടിക് തെറാപ്പിയുടെ കോഴ്സ് പൂർത്തിയാക്കിയ ശേഷം, ഏകദേശം 3 ആഴ്ചകൾക്കുശേഷം, അണുബാധയുടെ പൂർണ്ണമായ ഉന്മൂലനം സ്ഥിരീകരിക്കുന്നതിന് വീണ്ടും പരിശോധനയ്ക്കായി (മൂത്രം, സ്ഖലനം) ഒരു ഡോക്ടറെ സമീപിക്കേണ്ടതാണ്.
പരമ്പരാഗത വൈദ്യശാസ്ത്രം പ്രധാന ചികിത്സാ കോഴ്സിന് അധികമായി മാത്രമേ ഉപയോഗിക്കാവൂ, പങ്കെടുക്കുന്ന ഡോക്ടറുടെ അനുമതിക്ക് ശേഷം മാത്രം. epididymitis ഉള്ള പരമ്പരാഗത രോഗശാന്തിക്കാർ ഇതിൽ നിന്ന് decoctions ഉപയോഗിക്കാൻ ശുപാർശ ചെയ്യുന്നു: • lingonberry ഇല, tansy പൂക്കൾ, horsetail; • കൊഴുൻ ഇലകൾ, പുതിന, ലിൻഡൻ പുഷ്പം, മറ്റ് ഹെർബൽ തയ്യാറെടുപ്പുകൾ.
purulent abscess പോലുള്ള ഒരു സങ്കീർണത വികസിപ്പിച്ചതോടെ, സപ്പുറേഷന്റെ ഒരു ശസ്ത്രക്രിയ തുറക്കൽ നടത്തുന്നു. കഠിനമായ സാഹചര്യങ്ങളിൽ, ബാധിച്ച അനുബന്ധത്തിന്റെ ഭാഗമോ മുഴുവനായോ നീക്കം ചെയ്യേണ്ടത് ആവശ്യമായി വന്നേക്കാം. കൂടാതെ, ഓപ്പറേഷൻ അവലംബിക്കുന്നു: • epididymitis വികസനത്തിന് കാരണമാകുന്ന ശാരീരിക അസ്വാസ്ഥ്യങ്ങൾ തിരുത്താൻ; • എപ്പിഡിഡൈമിസിന്റെ ടെസ്റ്റിക്കുലാർ ടോർഷൻ/അറ്റാച്ച്മെന്റ് (ഹൈഡാറ്റിഡുകൾ) ഉണ്ടെന്ന് സംശയിക്കുന്ന സാഹചര്യത്തിൽ; ട്യൂബർകുലസ് എപ്പിഡിഡൈമൈറ്റിസ് ഉള്ള ചില സാഹചര്യങ്ങളിൽ.
സങ്കീർണ്ണതകൾ
ചട്ടം പോലെ, ആൻറി ബാക്ടീരിയൽ മരുന്നുകൾ ഉപയോഗിച്ച് epididymitis നന്നായി ചികിത്സിക്കുന്നു. എന്നിരുന്നാലും, മതിയായ തെറാപ്പിയുടെ അഭാവത്തിൽ, ഇനിപ്പറയുന്ന സങ്കീർണതകൾ വികസിപ്പിച്ചേക്കാം: • പാത്തോളജി ഒരു വിട്ടുമാറാത്ത രൂപത്തിലേക്ക് മാറ്റുക; • ഒരു ഉഭയകക്ഷി നിഖേദ് സംഭവിക്കുന്നത്; • orchiepididymitis - വൃഷണത്തിലേക്കുള്ള കോശജ്വലന പ്രക്രിയയുടെ വ്യാപനം; • വൃഷണ കുരു (പ്യൂറന്റ്, അവയവത്തിന്റെ ടിഷ്യൂകളുടെ പരിമിതമായ വീക്കം); • വൃഷണത്തിനും വൃഷണസഞ്ചിക്കും ഇടയിലുള്ള അഡീഷനുകളുടെ വികസനം; • രക്തപ്രവാഹം തകരാറിലായതിന്റെ ഫലമായി ടെസ്റ്റിക്യുലാർ ഇൻഫ്രാക്ഷൻ (ടിഷ്യു നെക്രോസിസ്); • വൃഷണങ്ങളുടെ അട്രോഫി (വോള്യൂമെട്രിക് അളവുകളിൽ കുറവ്, ബീജ ഉൽപാദനത്തിന്റെ ലംഘനം, ടെസ്റ്റോസ്റ്റിറോൺ ഉത്പാദനം കുറയുന്നു); • വൃഷണസഞ്ചിയിൽ ഫിസ്റ്റുലകളുടെ രൂപീകരണം (പ്യൂറന്റ് ഡിസ്ചാർജ് ഉള്ള ഇടുങ്ങിയ പാത്തോളജിക്കൽ കനാലുകൾ); • ബീജ ഉൽപ്പാദനം കുറയുന്നതിന്റെയും രണ്ടാമത്തേതിന്റെ സാധാരണ പുരോഗതിക്ക് തടസ്സങ്ങൾ രൂപപ്പെടുന്നതിന്റെയും അനന്തരഫലമാണ് വന്ധ്യത.
എപ്പിഡിഡൈമിറ്റിസ് തടയൽ
epididymitis തടയുന്നതിനുള്ള പ്രധാന നടപടികളിൽ ഇവ ഉൾപ്പെടുന്നു: • ആരോഗ്യകരമായ ജീവിതശൈലി; • സുരക്ഷിതമായ ലൈംഗികത; • ക്രമീകരിച്ച ലൈംഗിക ജീവിതം; • ആവർത്തിച്ചുള്ള മൂത്രാശയ അണുബാധകൾ സമയബന്ധിതമായി കണ്ടെത്തുകയും ഇല്ലാതാക്കുകയും ചെയ്യുക; • വൃഷണങ്ങൾക്ക് പരിക്കേൽക്കുന്നത് തടയൽ (ട്രോമാറ്റിക് സ്പോർട്സ് പരിശീലിക്കുമ്പോൾ സംരക്ഷണ ഉപകരണങ്ങൾ ധരിക്കുന്നത്); • വ്യക്തിഗത ശുചിത്വത്തിന്റെ ആവശ്യകതകൾ പാലിക്കൽ; • അമിത ചൂടാക്കൽ, ഹൈപ്പോഥെർമിയ ഒഴിവാക്കൽ; • സാംക്രമിക രോഗങ്ങളുടെ പ്രതിരോധം/അപര്യാപ്തമായ തെറാപ്പി (മുമ്പുകൾക്കെതിരായ വാക്സിനേഷൻ ഉൾപ്പെടെ) മുതലായവ.